30.01.2025
Angina - pierwsze objawy i sposoby leczenia ostrego zapalenia migdałków i gardła
Angina to infekcja, która najczęściej dotyka migdałków podniebiennych oraz błony śluzowej gardła. Choroba ta wywoływana jest głównie przez bakterie z grupy paciorkowców beta-hemolizujących typu A (Streptococcus pyogenes), choć w niektórych przypadkach jej przyczyną mogą być również wirusy. Angina jest szczególnie powszechna w sezonie jesienno-zimowym, kiedy odporność organizmu bywa osłabiona. Charakterystycznym objawem anginy jest silny ból gardła, który utrudnia przełykanie, oraz widoczny na migdałkach biały nalot lub ropne czopy. Chorobie często towarzyszy wysoka gorączka, ogólne osłabienie i powiększenie węzłów chłonnych szyi. Ze względu na bakteryjne podłoże infekcji w większości przypadków angina wymaga leczenia antybiotykami, co pozwala uniknąć poważnych powikłań.
Objawy anginy
Angina objawia się najczęściej wysoką gorączką i intensywnym bólem gardła, któremu towarzyszyć mogą ropne czopy lub biały nalot na migdałkach, powiększone węzły chłonne, trudności w mówieniu i przełykaniu.
- Wysoka gorączka – często 39-40°C.
- Ostry ból gardła, który nasila się podczas przełykania, a także uczucie drapania lub suchości w gardle.
- Białe naloty lub ropne czopy na migdałkach.
- Ogólne osłabienie i zmęczenie.
- Bóle głowy.
- Powiększone i bolesne węzły chłonne w okolicy szyi.
- Trudności w mówieniu i oddychaniu – szczególnie w przypadku ropnego zapalenia migdałków.
Objawy anginy mogą różnić się w zależności od jej rodzaju – angina bakteryjna zwykle cechuje się silniejszymi dolegliwościami, podczas gdy wirusowa forma choroby ma zazwyczaj łagodniejszy przebieg. Szybkie rozpoznanie objawów i wdrożenie właściwego leczenia może zapobiec powikłaniom i przyspieszyć proces zdrowienia.
Rodzaje anginy
W zależnych od przyczyny infekcji wyróżnia się anginę bakteryjną, wywołaną przez paciorkowce, oraz anginę wirusową.
Angina bakteryjna – ropna
Angina bakteryjna jest poważną infekcją gardła wywołaną przez paciorkowce grupy A Streptococcus pyogenes. Charakteryzuje się szybkim i intensywnym przebiegiem, z wyraźnym bólem gardła, trudnościami w przełykaniu oraz wysoką gorączką. Na migdałkach pojawiają się ropne czopy, które są charakterystycznym objawem tej formy anginy. Ponadto pacjent może odczuwać osłabienie, bóle głowy i powiększenie węzłów chłonnych.
Angina wirusowa
Angina wirusowa to infekcja gardła wywołana przez adenowirusy, wirusy grypy czy wirusy paragrypy. Charakteryzuje się łagodniejszym przebiegiem niż angina bakteryjna, chociaż objawy, takie jak ból gardła, katar, kaszel, bóle głowy i gorączka, mogą być również uciążliwe. W przypadku anginy wirusowej migdałki są zazwyczaj zaczerwienione, ale nie pojawiają się na nich ropne czopy, jak ma to miejsce przy anginie ropnej.
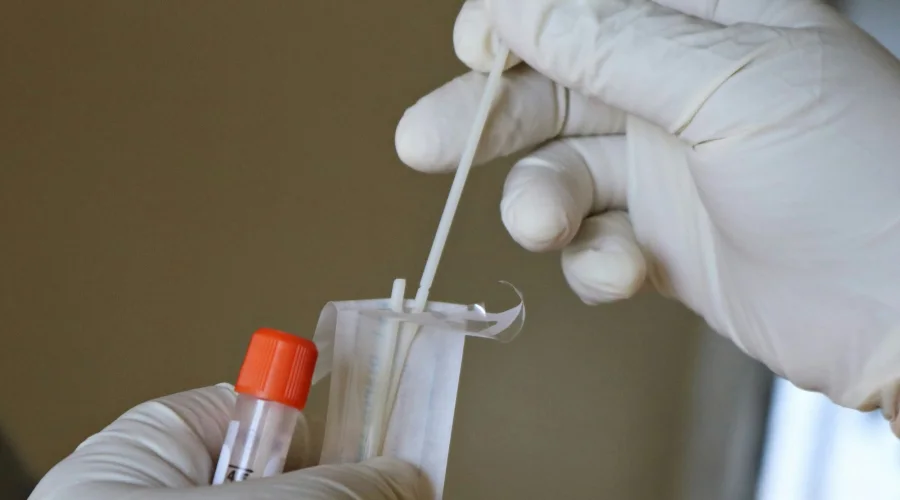
Test na anginę
Podstawą diagnostyki w kierunku anginy jest wywiad medyczny oraz ocena objawów klinicznych, takich jak: silny ból gardła, gorączka, nalot na migdałkach czy powiększenie węzłów chłonnych szyi. Jednym z najbardziej precyzyjnych narzędzi w wykrywaniu anginy są testy diagnostyczne - szybki test na paciorkowce pozwala w ciągu kilku minut potwierdzić obecność paciorkowców beta-hemolizujących z grupy A. Test polega na pobraniu wymazu z gardła za pomocą jałowej wymazówki, co pozwala szybko ustalić, czy angina ma podłoże bakteryjne. Połączenie testów diagnostycznych z obserwacją objawów umożliwia wdrożenie odpowiedniego leczenia i uniknięcie niepotrzebnego stosowania antybiotyków w przypadku anginy wirusowej.
Jak zarazić się anginą?
Zdiagnozowane ostre zapalenie migdałków rodzi pytanie – „czy angina jest zaraźliwa”? Angina jest chorobą wysoce zaraźliwą – najczęściej do zakażenia dochodzi drogą kropelkową – przez kichanie, kaszel czy bliski kontakt z osobą chorą. Patogeny mogą przenosić się również przez przedmioty codziennego użytku, takie jak sztućce, kubki czy ręczniki. Aby zmniejszyć ryzyko infekcji, warto pamiętać o podstawowych zasadach higieny, takich jak mycie rąk, unikanie dzielenia się przedmiotami osobistymi i regularne wietrzenie pomieszczeń. Osoby z osłabioną odpornością są bardziej narażone na zakażenie, dlatego w okresach wzmożonych infekcji warto zadbać o zdrowy styl życia i suplementację wspierającą układ immunologiczny.
Angina leczenie
Leczenie anginy zależy od jej rodzaju oraz od nasilenia objawów. W przypadku anginy bakteryjnej leczenie polega głównie na stosowaniu antybiotyków, które eliminują paciorkowce odpowiedzialne za infekcję. Lekarz dobiera odpowiedni antybiotyk, który przyjmowany zgodnie z zaleceniami może pomóc w szybkim wyleczeniu infekcji i uniknięciu powikłań, takich jak ropień czy gorączka reumatyczna. W przypadku anginy wirusowej leczenie skupia się na łagodzeniu objawów. Warto w tym celu stosować pastylki na gardło oraz leki przeciwgorączkowe i przeciwbólowe, takie jak paracetamol czy ibuprofen, które pomagają obniżyć temperaturę ciała i złagodzić ból gardła.
Leki na anginę
W przypadku anginy bakteryjnej kluczowe znaczenie ma szybka antybiotykoterapia. Standardowym wyborem jest penicylina, która skutecznie eliminuje bakterie odpowiedzialne za infekcję. W przypadku uczulenia na penicylinę lekarz może zalecić alternatywne antybiotyki, takie jak klarytromycyna, azytromycyna lub cefalosporyny.
Domowe sposoby na anginę
Chociaż w przypadku anginy, zwłaszcza bakteryjnej, podstawą jest leczenie farmakologiczne, istnieje kilka domowych sposobów, które mogą pomóc złagodzić objawy i przyspieszyć proces zdrowienia. Wśród sprawdzonych metod wymienia się: płukanie gardła solą, picie ciepłych napojów, inhalacje, nawilżanie powietrza oraz odpoczynek.
- Płukanie gardła roztworem soli pomaga zmniejszyć ból i obrzęk gardła.
- Picie ciepłych napojów – herbata z miodem, cytryną czy imbirem, a także ciepły rosół, to naturalne środki łagodzące ból gardła i pomagające w nawilżeniu błony śluzowej gardła.
- Inhalacje – parówki z dodatkiem ziół lub olejków eterycznych lub nebulizacja z użyciem np. soli fizjologicznej może pomóc w nawilżeniu śluzówki gardła i udrożnieniu dróg oddechowych.
- Suche powietrze może podrażniać gardło, dlatego warto stosować nawilżacz powietrza.
Powikłania po anginie
Nieleczona lub źle leczona angina może prowadzić do poważnych i niebezpiecznych dla zdrowia pacjenta powikłań. W przypadku anginy bakteryjnej najczęściej występującymi komplikacjami są: ropień okołomigdałkowy, gorączka reumatyczna, zapalanie stawów, zapalenia nerek oraz zapalenie ucha. Aby uniknąć tych powikłań, niezbędne jest wczesne zdiagnozowanie anginy i zastosowanie odpowiedniego leczenia, a w przypadku jakichkolwiek komplikacji lub przedłużających się objawów, należy niezwłocznie skontaktować się z lekarzem.
Wycięcie migdałków – sposób na nawracające anginy
Dla osób cierpiących na częste, nawracające epizody anginy, wycięcie migdałków, czyli tonsillektomia, może być rozwiązaniem przynoszącym trwałą ulgę. Zabieg ten polega na chirurgicznym usunięciu migdałków podniebiennych, które w przypadku przewlekłego zapalenia stają się źródłem nawracających infekcji. Tonsillektomia jest szczególnie zalecana w sytuacjach, gdy angina występuje co najmniej kilka razy w roku, wiąże się z ciężkimi objawami lub prowadzi do powikłań, takich jak ropień okołomigdałkowy czy problemy z oddychaniem. Wycięcie migdałków jest procedurą bezpieczną i najczęściej przeprowadzaną w znieczuleniu ogólnym. Decyzję o tonsillektomii zawsze podejmuje lekarz, biorąc pod uwagę historię choroby i ogólny stan zdrowia pacjenta.
PRZECZYTAJ RÓWNIEŻ

Ewa Rutkowska-Król
Redaktor naczelna
Hiperhomocysteinemia – co to jest, jak się objawia i czym grozi wysoki poziom homocysteiny?
Hiperhomocysteinemia to stan związany z podwyższonym poziomem homocysteiny we krwi – aminokwasu powstającego naturalnie w organizmie podczas przemian metabolicznych. Choć przez długi czas nadmiar homocysteiny może nie dawać wyraźnych objawów, bywa uznawany za istotny czynnik ryzyka wielu schorzeń, zwłaszcza dotyczących układu sercowo-naczyniowego. Coraz częściej zwraca się również uwagę na związek wysokiego poziomu homocysteiny z zaburzeniami neurologicznymi, problemami z płodnością czy niedoborami witamin z grupy B. Wczesne rozpoznanie nieprawidłowości oraz ustalenie ich przyczyny mają duże znaczenie dla profilaktyki zdrowotnej i ograniczenia ryzyka powikłań.
czytaj
Ewa Rutkowska-Król
Redaktor naczelna
28 maja - Światowy Dzień Higieny Menstruacyjnej
28 maja obchodzony jest Światowy Dzień Higieny Menstruacyjnej – data nieprzypadkowa, nawiązująca do typowej długości cyklu menstruacyjnego (28 dni) oraz średniej długości krwawienia (5 dni). Symbolika 28/5 ma podkreślać naturalny charakter miesiączki oraz potrzebę normalizacji rozmów na jej temat w przestrzeni publicznej. Inicjatywa ta została zapoczątkowana w 2013 roku przez organizacje działające na rzecz zdrowia kobiet i dziewcząt, aby zwrócić uwagę na wciąż istniejące bariery w dostępie do środków higieny menstruacyjnej, edukacji oraz opieki zdrowotnej. Znajomość zasad higieny menstruacyjnej ma istotne znaczenie zarówno dla zdrowia intymnego, jak i dla codziennego komfortu. Właściwy dobór środków oraz ich odpowiednie użytkowanie wspierają utrzymanie higieny, a także mogą zmniejszać ryzyko wystąpienia podrażnień i infekcji.
czytaj
Ewa Rutkowska-Król
Redaktor naczelna
Przygotowania do porodu - torba do szpitala dla mamy
Końcówka ciąży to czas intensywnych przygotowań do pobytu w szpitalu, wśród których szczególne miejsce zajmuje kompletowanie torby dla mamy i noworodka. Odpowiednio spakowana wyprawka pozwoli lepiej zadbać o komfort, wygodę i higienę podczas porodu i w pierwszych dobach po narodzinach dziecka. W torbie do szpitala nie powinno zabraknąć najważniejszych dokumentów, wyników badań czy leków przyjmowanych na stałe. Istotne są również produkty codziennego użytku — delikatne kosmetyki, środki higieniczne oraz wygodna bielizna poporodowa. Dobrze przygotowana torba pozwoli skupić się na tym, co najważniejsze — pierwszych chwilach z dzieckiem i regeneracji po trudach porodu.
czytaj
Ewa Rutkowska-Król
Redaktor naczelna
Hiperinsulinemia – co powoduje i jak objawia się wysoki poziom insuliny?
Hiperinsulinemia to stan, w którym organizm produkuje zbyt duże ilości insuliny. Choć przez długi czas może nie dawać wyraźnych objawów, zaburzenie to często wiąże się z rozwojem insulinooporności, problemami metabolicznymi oraz zwiększonym ryzykiem cukrzycy typu 2. Wysoki poziom insuliny może wpływać nie tylko na gospodarkę cukrową, ale również na masę ciała, samopoczucie, poziom energii czy funkcjonowanie układu hormonalnego. Z tego względu coraz częściej zwraca się uwagę na wczesne rozpoznanie charakterystycznych objawów oraz wdrożenie odpowiednich zmian w stylu życia i sposobie odżywiania.
czytaj